Afecta entre un 5-10% de las mujeres en edad reproductiva y es el responsable de aproximadamente el 80% de la infertilidad por anovulación.
Su causa es multifactorial y con varios genes involucrados. Los problemas mayores relacionados con el SOP son la anovulación, los ciclos irregulares, la dificultad en controlar el peso (tendencia al sobrepeso/obesidad), el acné y aumento del pelo en áreas no deseadas como cara y resto del cuerpo.
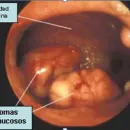
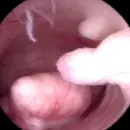
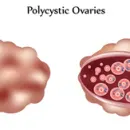
El SOP afecta hasta un 20% de las parejas que consultan por infertilidad, pudiendo desarrollar éstas pacientes problemas cardiovasculares o Diabetes Mellitus 2. No todas las pacientes con SOP experimentan todos los síntomas y, más aún, los síntomas pueden cambiar a lo largo de la vida. Los ovarios poliquísticos llevan este nombre porque contienen muchos folículos pequeños que han empezado a crecer, pero que no logran llegar al estado de madurez.
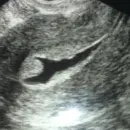
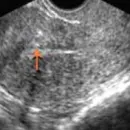
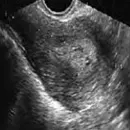
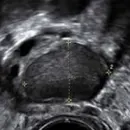
En la ecografía se observa una imagen característica, en la cual se observan al menos 12 folículos con diámetros de entre 2 y 9 mm que se ubican principalmente en la periferia de los ovarios. Además, los ovarios se encuentran aumentados de tamaño, con la zona central (estroma) engrosada.
Debe descartarse hiperplasia suprarrenal congénita, tumores secretores de andrógenos, hiperprolactinemia, síndrome de Cushing, disfunción tiroidea.
Para el diagnóstico, el SOP es definido por la presencia de al menos dos de los siguientes hallazgos:
-Oligo o Anovulación.
-Signos clínicos y/o bioquímicos de hiperandrogenismo como son aumento de vello en cara y/o resto del cuerpo, pérdida del cabello de la cabeza, acné o niveles aumentados de testosterona en la sangre.
-Ovarios poliquísticos por ecografía.
Es la depleción en los folículos ováricos antes de los 40 años, es un estado de hipogonadismo–hipergonadotrófico. Su incidencia en mujeres menores de 40 años es de 1%. La mayoría de estas pacientes presentan una pubertad normal, seguido de un período variable de ciclos normales, terminando en amenorrea u oligomenorrea.
Refieren las pacientes síntomas y signos evidentes de deficiencia estrogénica, como bochornos o atrofia urogenital. La sintomatología puede variar y va a depender de cuán rápido se produzca la desaparición folicular. Una FSH elevada > 40 IU/l medida en 2 ocasiones certifica el diagnóstico.
No existe una etiología clara, probablemente, estas pacientes presentan una alteración genética que provoca una depleción acelerada de los folículos. También se ha asociado a alteraciones autoinmunes tales como Addison, Diabetes mellitus e Hipotiroidismo, pueden presentar alteraciones cromosómicas específicas ligadas a los cromosomas sexuales tales como la Trisomía X con o sin mosaicismo, Sindrome de X frágil, Disgenesias gonadales como el Síndrome de Turner. Más rara vez puede asociarse a déficit enzimáticos como deficiencia de la 17α hidroxilasa, galactosemia, deficiencia de la 20, 22 liasa y aromatasa.
Otras causas secundarias son los tratamientos con quimioterapia o radioterapia, las cirugías extensas sobre los ovarios y las infecciones como la parotiditis.
La paciente debe ser evaluada y asesorada por un equipo multidisciplinario que incluya ginecólogo, genetista y psicólogo.
Si tú presentas Falla Ovárica acercarte al personal médico de Embriofertyl ya que con su experiencia podrán ayudarte a conocer las alternativas para poder ser madre.